Puede la prueba de Antígeno de SARS-Cov-2 substituir a la RT-PCR?
por Jorge Barrón, microbiólogo y miembro de OSALDE
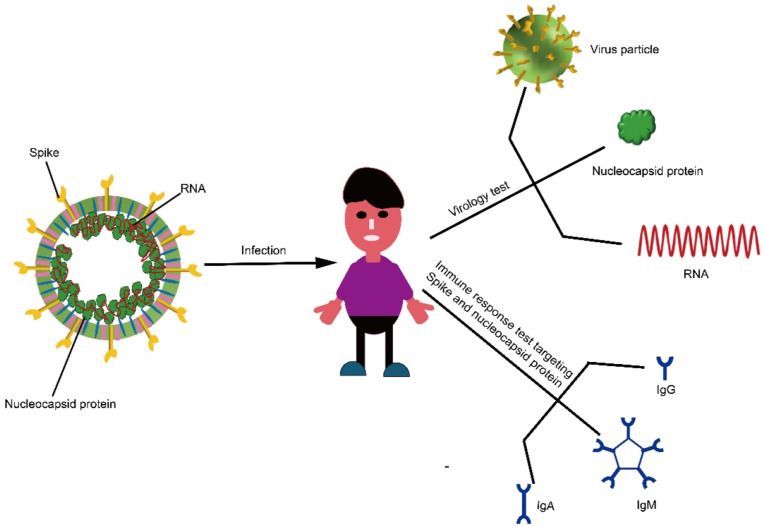
El diagnóstico microbiológico de COVID-19 se ha basado principalmente en la detección del material genético (ARN) viral del SARS-CoV-2 mediante técnicas de RT-PCR (Reacción en Cadena de la Polimerasa con Transcriptasa Inversa) en exudado nasofaríngeo u orofaríngeo, una técnica muy sensible y específica, siendo la tecnica de referencia. El inconveniente es que necesita realizarse en laboratorios de Microbiología por personal especializado y aunque su realización consume unas 5 horas, el proceso total, desde que se toman las muestras en los centros sanitarios hasta que se registran en las bases de datos los resultados pueden consumirse 12, 24 o más horas.
Hasta fecha reciente, el desarrollo de pruebas rápidas no había logrado un producto con características aceptables (solo 50-60% de Sensibilidad), por lo que no aportaban mejoras al proceso diagnóstico de posibles casos de Covid-19, tanto en sintomáticos como en asintomáticos.
Recientemente se han desarrollado pruebas rápidas de detección de antígeno de SARS-Cov-2 con valores aceptables de Sensibilidad y Especificidad. La mayoría se basan en la técnica de inmunocromatografía de difusión marcada con oro coloidal, y se presentan en kits que contienen todo el material necesario, incluyendo las torundas, para hacer las determinaciones individualmente.
Son técnicas que proporcionan un diagnóstico rápido (15-20 min), en el lugar de atención sanitaria y mediante un procedimiento sencillo y bajo coste. Los nuevos kits de detección de antígeno presentan, según el fabricante, una sensibilidad (>90%) especificidad (>95%) respecto a la RT-PCR en estudios en pacientes sintomáticos con menos de 7 días de evolución. Pero, tales valores son obtenidos en ciertas condiciones en las que la cantidad de virus de la muestra es grande (pacientes con 7 días o menos de evolución y poblaciones de alta prevalencia).
El Centro Nacional de Microbiología del Instituto de Salud Carlos III ha realizado estudios de validación de una de estas técnicas recientemente comercializada aprobada por la FDA y con marcado CE dando unos resultados de sensibilidad de 98,2% y especificidad mayor de 99% en pacientes sintomáticos con 5 o menos días de evolución, y una sensibilidad de 93,1% en pacientes con 7 días o menos de evolución.
 Es sabido que los valores predictivos dependen de otro parámetro muy variable, la prevalencia. Es decir, la sensibilidad no tiene siempre el mismo valor. Por decirlo de una forma sencilla, la probabilidad de que un resultado positivo corresponda a un verdadero infectado (verdadero positivo) aumenta si el contexto refuerza dicho resultado (alta prevalencia). Por ejemplo, si la persona tiene síntomas compatibles con la enfermedad, si ha estado en contacto con un caso, si pertenece a una población con indicadores de riesgo elevado. Y al contrario, el resultado positivo pierde valor (probable falso positivo) si no hay otras circunstancias que lo apoyen (persona asintomática y/o baja prevalencia).
Es sabido que los valores predictivos dependen de otro parámetro muy variable, la prevalencia. Es decir, la sensibilidad no tiene siempre el mismo valor. Por decirlo de una forma sencilla, la probabilidad de que un resultado positivo corresponda a un verdadero infectado (verdadero positivo) aumenta si el contexto refuerza dicho resultado (alta prevalencia). Por ejemplo, si la persona tiene síntomas compatibles con la enfermedad, si ha estado en contacto con un caso, si pertenece a una población con indicadores de riesgo elevado. Y al contrario, el resultado positivo pierde valor (probable falso positivo) si no hay otras circunstancias que lo apoyen (persona asintomática y/o baja prevalencia).
Las pruebas rápidas de detección de antígeno de SARS-Cov-2 no deben utilizarse en poblaciones de baja prevalencia, donde son esperables inaceptable numero de falsos resultados negativos. Ciertos casos con bajos niveles de virus no serían detectados.
En consecuencia, los valores de sensibilidad que ofrece el fabricante, son esperables en circunstancias idóneas de alta prevalencia, pero pueden descender considerablemente en circunstancias de baja prevalencia. Para conocer estos valores habría que hacer nuevos estudios en poblaciones de baja prevalencia.
Mientras tanto no sería aconsejable utilizar esta prueba como rastreo masivo, porque corremos el riesgo de obtener falsos negativos por descenso de la sensibilidad en razón de baja prevalencia de la población estudiada.
Otra posible fuente de error en la introducción de la prueba de Antígeno sería acumular sus resultados con los de RT-PCR. Precisamente por la diferencia entre ambas pruebas en relación con la influencia de la prevalencia sobre sus valores predictivos. Las diferencias de prevalencia apenas influyen en los resultados de las RT-PCR por su elevada sensibilidad y especificidad, mientras que pueden influir considerablemente en la prueba rápida de antígeno.
No es aconsejable acumular los resultados positivos de RT-PCR y de Test de Antígeno. Puede introducir un sesgo de falso cambio de tendencia de uno de los indicadores básicos: El % de positivos. Algo que ha podido ocurrir en la Comunidad de Madrid y ha dado lugar a una importante polémica entre administraciones Estatal y Autonómica.
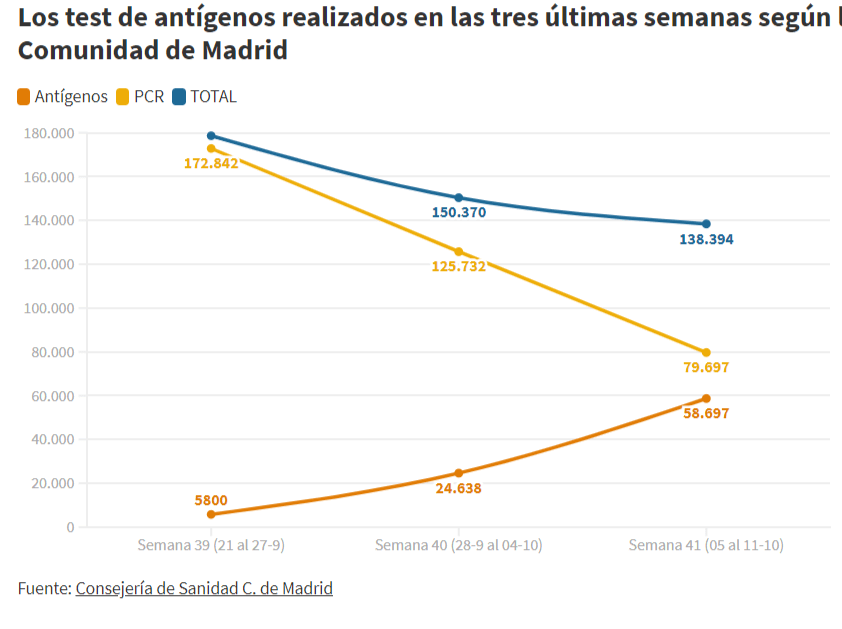 En la grafica de Antigenos y PCR de la Comunidad de Madrid puede observarse como cada vez se hacen más Antígenos y menos PCR. La suma de ambas presenta una tendencia a la baja, es decir, se hacen menos pruebas a medida que los casos aumentan.
En la grafica de Antigenos y PCR de la Comunidad de Madrid puede observarse como cada vez se hacen más Antígenos y menos PCR. La suma de ambas presenta una tendencia a la baja, es decir, se hacen menos pruebas a medida que los casos aumentan.
Otra fuente de error estaría relacionada con la acumulacion de resultados de dos pruebas con diferentes características, especialmente cuando se realizan en contextos de baja prevalencia.
Por último, tenemos que señalar otras frecuentes fuentes de error de los tests diagnósticos POC (Point of care test-para hacer en el punto de atención). No hacen por personal de laboratorio y a menudo por personal escasamente adiestrado, por lo que suelen cometerse algunos errores, cosa que hemos comprobado los microbiólogos a lo largo de nuestra larga experiencia en el ejercicio de la especialidad. Los errores mas frecuentes cometidos son: la incorrecta conservación de los reactivos, la mezcla de reactivos de diferentes lotes, la incorrecta toma de muestra (nasal en lugar de nasofaringea), etc.
El personal encargado de realizar las pruebas rápidas en el sitio de atención debe estar suficientemente adiestrado en la toma correcta de la muestra y en el mantenimiento de los reactivos y la realización de la prueba en evitación de errores que pueden disminuir el valor de una pruebas ya de por si limitado valor en relación a las pruebas de referencia (gold standard).

Correcta toma de exudado nasofaringeo
Otra limitación de éstas pruebas es el descenso de la sensibilidad si se retrasa más de dos horas su realización desde la toma de muestra. Lo que exige una reorganización de los centros donde se plantea su realización (centros sociosanitarios, centros de atención primaria, centros e instituciones cerradas, servicios de urgencias hospitalarias o incluso centros educativos). Si en muchos Centros se quejan de la escasez de personal y la demora en sus tareas habituales, habrá que asegurarse de que la realización de los tests rápidos se harán en el tiempo idóneo.
La realización de las pruebas rápidas no puede demorarse más de dos horas. Siempre que se hace una prueba rápida debe tomarse otra muestra por si se necesita realizar una PC-PCR en caso de requerir un diagnóstico más preciso.
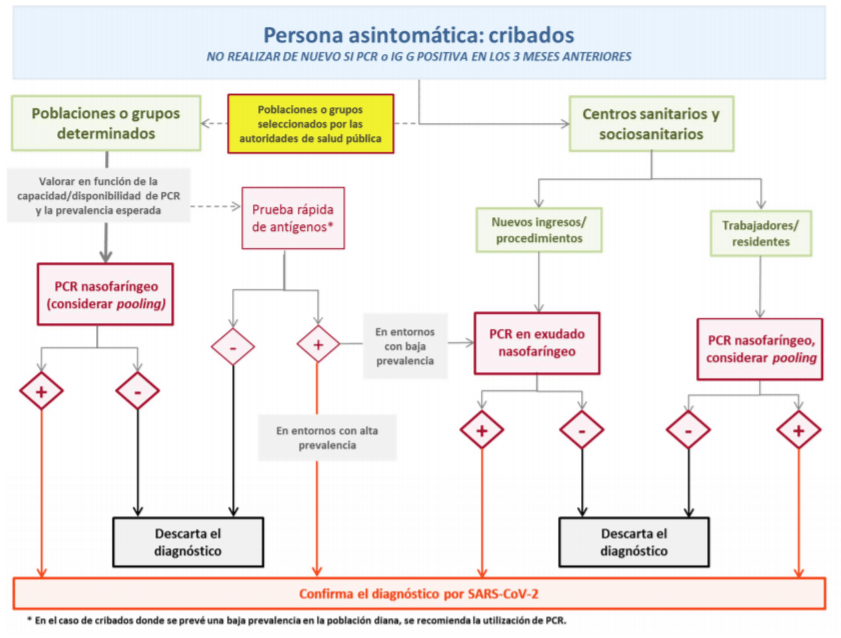
En la estrategia de control del Covid-19 del Ministerio de Sanidad (algoritmo de cribados) se condiciona la elección entre RT-PCR y Ag a la «capacidad/disponibilidad de PCR y la prevalencia esperada». En mi opinión, no queda claro la importancia prioritaria de la prevalencia, lo que puede dar origen a susbtituir la RT-PCR por prueba rápida sin criterio suficiente, lo que puede dar lugar a importantes sesgos y dificultar aun más la deficiente estrategia de rastreo que nos ha llevado en general a la lamentable situación de descontrol actual.
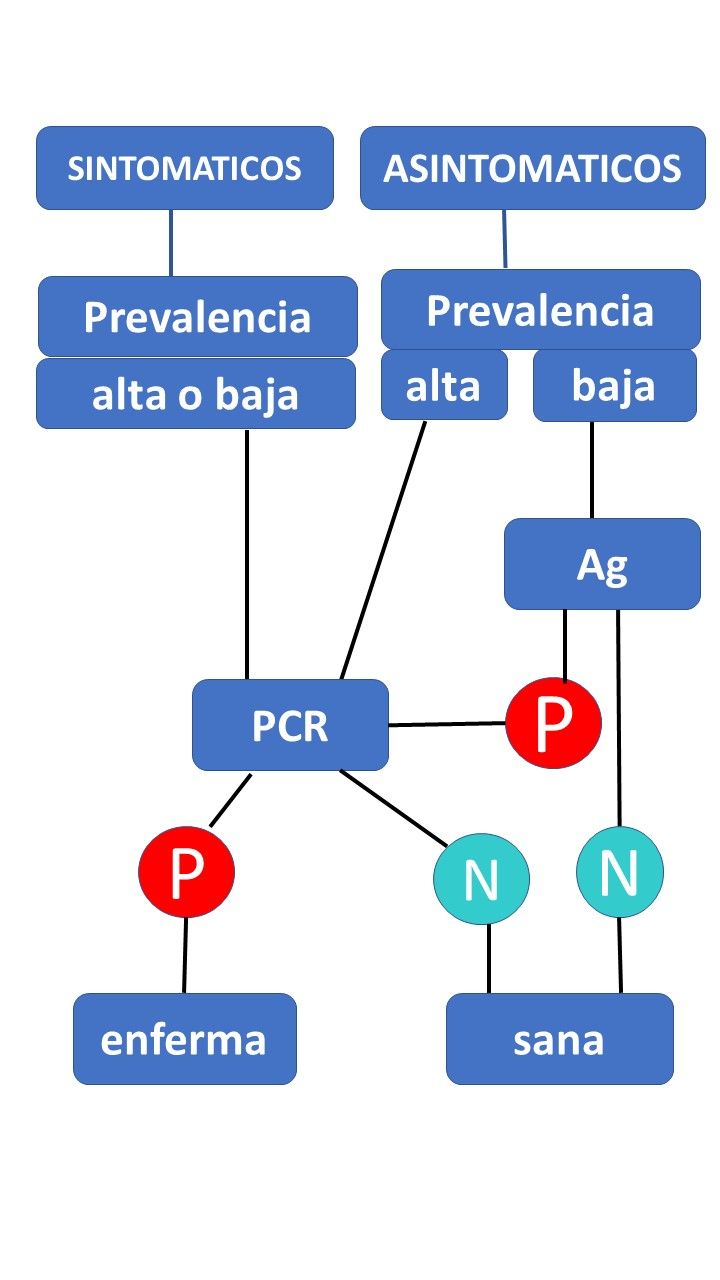
En mi opinión, (diagrama 2) la prueba rápida de Antígeno de SARS-CoV-2 solo estaría indicada en personas asintomáticas pertenecientes a grupos de población con baja prevalencia, si no se tiene capacidad de realizar PCR. Los resultados positivos deben ser siempre confirmados mediante realización de RT-PCR. En pacientes sintomáticos, pertenezcan a grupos de población de alta o baja prevalencia, debe realizarse directamente la RT-PCR.
Realmente, la prueba de Ag no cumple el requisito necesario para hacer el diagnóstico en dos tiempos, es decir, no tiene una S=100%. Por lo que siendo rigurosos solo estaría indicada cuando no se disponga de capacidad para hacer la RT-PCR o como compás de espera cuando se demoran los resultados de RT-PCR, como resultados rápidos pero provisionales, dados sus impredecibles valores predictivos en la mayoría de las situaciones.
En conclusión: La prueba de Antígeno de Covid-19 no es equivalente a la RT-PCR. Si no se tienen en cuenta los posibles factores de sesgo por mala utilización comentados, la introducción de éstas pruebas pueden aportar más perjuicio que beneficio en el control de la pandemia.
Notas
Sensibilidad de una prueba: Es la probabilidad de clasificar correctamente a un individuo enfermo, es decir, la probabilidad de que para un sujeto enfermo se obtenga en la prueba un resultado positivo. La sensibilidad es, por lo tanto, la capacidad del test para detectar la enfermedad. La utilización de una prueba con una sensibilidad del 100 % impide que «se nos escape» ningún caso, por lo que se utilizan en una primera fase de los rastreos. El inconveniente es que no todos los resultados positivos son «verdaderos positivos», es decir, algunos que dan la prueba positiva no son enfermos, son «falsos positivos». Para discriminar entre verdaderos y falsos positivos, hacemos una prueba con alta especificidad.
Formula: Sensibilidad=Positivos verdaderos/Positivos verdaderos+Negativos Falsos
Especificidad: Es la capacidad para detectar a los sanos, permitiendo distinguir entre verdaderos y falsos positivos obtenidos mediante una prueba 100% sensible.
Formula: Especificidad=Negativos verdaderos/Negativos verdaderos+Positivos Falsos
La prueba RT-PCR es al tiempo muy sensible y específica, por lo que permite hacer el diagnóstico de los casos sospechosos con una sola prueba. El problema es que requiere realizarse en laboratorio de microbiologia, por personal especialista, consume bastante tiempo y es de elevado coste.
Valores predictivos: Los resultados positivos o negativos de una prueba diagnóstica no siempre tienen el mismo valor, dependiendo de las características del grupo de población a la que pertenece el individuo testado. A mayor prevalencia de la enfermedad en dicho grupo, mayor valor predictivo, y viceversa.
Cuando la prevalencia de la enfermedad es baja, un resultado negativo permitirá descartar la enfermedad con mayor seguridad, siendo así el valor predictivo negativo mayor. Por el contrario, un resultado positivo no permitirá confirmar el diagnóstico, resultando en un bajo valor predictivo positivo.
Valor predictivo positivo:
Es la probabilidad de padecer la enfermedad si se obtiene un resultado positivo en el test. El valor predictivo positivo puede estimarse, por tanto, a partir de la proporción de pacientes con un resultado positivo en la prueba que finalmente resultaron estar enfermos:
Valor predictivo positivo: Verdaderos Positivos/ Verdaderos Positivos+Falsos Positivos
Valor predictivo negativo:
Es la probabilidad de que un sujeto con un resultado negativo en la prueba esté realmente sano. Se estima dividiendo el número de verdaderos negativos entre el total de pacientes con un resultado negativo en la prueba:
Valor predictivo negativo: Verdaderos Negativos+Verdaderos Negativos
Bibliografía
Prueba rápida de Antígeno: Instrucciones del fabricante
Evaluation of a Rapid Diagnostic Assay for Detection of SARS-CoV-2 Antigen in Nasopharyngeal Swabs
Detection of COVID-19: A review of the current literature and future perspectives
Pruebas diagnósticas: nociones básicas para su correcta interpretación y uso
Estrategia de detección precoz, vigilancia y control de Covid-19 de Sanidad