Medicina sin sangre
Las estrategias de medicina y cirugía sin sangre, o de patient blood management (PBM) nacieron para hacer frente a la objeción de la cirugía con sangrado significativo en testigos de Jehová, cuya confesión no admite la transfusión sanguínea. Así ocurrió en el Centro Médico Teknon de Barcelona, que implantó en 2011 un programa multidisciplinar y transversal de PBM.
Fuente: diariomedico.com
Las estrategias de medicina y cirugía sin sangre, o de patient blood management (PBM) -no hay traducción consensuada en castellano?, nacieron para hacer frente a la objeción de la cirugía con sangrado significativo en testigos de Jehová, cuya confesión no admite la transfusión sanguínea. Así ocurrió en el Centro Médico Teknon de Barcelona, que implantó en 2011 un programa multidisciplinar y transversal de PBM.
«Lo concebimos para ofrecer a estos pacientes una cirugía segura, respetando el principio de autonomía, pero rápidamente lo recondujimos porque circunscribíamos un programa de muy alta calidad a un subgrupo, vulnerando el principio de igualdad. Y fue así porque estamos convencidos de que transfundir menos es ofrecer una medicina de mejor calidad«, explica Xavier Soler, coordinador de la Unidad de Medicina y Cirugía sin Sangre y responsable de Medicina Intensiva de Teknon.
Este experto remarca que la transfusión sanguínea (TS) se asocia a complicaciones potenciales, sobre todo de infección intrahospitalaria, que empeoran la evolución del paciente, alargan la estancia e incluso incrementan la mortalidad en ciertos subgrupos. Así se ha visto en diversos estudios comparativos con estrategias de PBM, con la morbimortalidad ajustada a la gravedad y complejidad de los procesos.
Dejando a un lado la seguridad microbiológica de los hemoderivados -«el Banco de Sangre y Tejidos de Cataluña nos ofrece plenas garantías»-, Soler recalca que «la sangre es un tejido, y transfundir es trasplantar». Esto comporta consecuencias inmunológicas en el receptor, como el llamado «estupor inmunológico», un estado alterado que puede generar, a medio y largo plazo, mayor susceptibilidad a las infecciones.
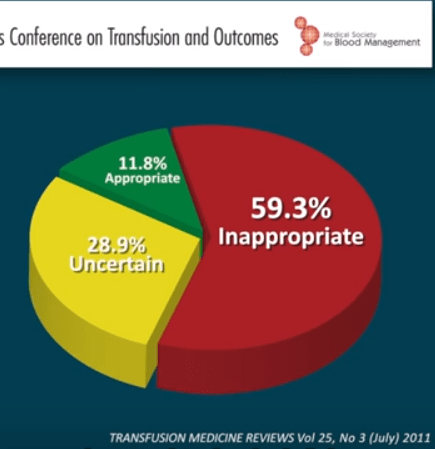
- El 40-60 por ciento de las transfusiones se consideran inapropiadas o evitables; su reducción se asocia a menos complicaciones
El PBM se orienta a evitar éstas y otras complicaciones reduciendo o eliminando la necesidad de transfusiones, que en el 40-60 por ciento de los casos se consideran inapropiadas o evitables. En el caso de Teknon, desde 2011 lo aplican en pacientes con sangrado intraoperatorio esperado superior a 1.000 ml y sometidos a cirugía de prótesis (o reprótesis) de cadera o rodilla, cardíaca, espinal compleja (escoliosis, fijaciones vertebrales amplias) y digestiva (duodenopancreatectomía), entre otras, para un total superior a las 7.500 intervenciones.
Además de adoptar criterios restrictivos de TS, la principal medida del PBM es la corrección de la anemia preoperatoria, que implica la visita especializada 3-4 semanas antes de la intervención y la administración de hierro endovenoso, a veces combinada con eritropoyetina. Esa estrategia se complementa con la minimización del sangrado, la recuperación sanguínea para reinfusión y otras medidas intraoperatorias ajustadas según la cirugía, así como el tratamiento de la anemia postoperatoria. «De esta forma, empleamos transfusión sólo cuando sus beneficios superan al riesgo potencial».
El resultado del PBM es un bajo índice transfusional, menos complicaciones intrahospitalarias, una estancia más corta, mayor satisfacción del paciente «e incluso un menor coste». Estas ventajas exigen un notable esfuerzo organizativo, de protocolización y operativo que «sólo es posible con la implicación de todos los profesionales del centro».
Sin embargo, diversos factores influyen en que, en general, la TS esté sobreutilizada: el 6-8 por ciento de los ingresados en un hospital son transfundidos. De entrada, la formación en medicina transfusional es muy escasa. «Y también está la regla 10-30», que la aconseja para un nivel de hemoglobina inferior a 10 g/dl o de menos de 30 por ciento de hematocrito. «Una pauta de la década de 1940 que cuesta desterrar», se lamenta Soler.
En cualquier caso, la PBM parece que se impondrá debido a «la amenaza real de desabastecimiento». Un 60 por ciento de las TS se practican en personas de más de 70 años y el límite para donar sangre se sitúa en los 60.
Atendiendo a la evolución de la pirámide poblacional, cada vez habrá menos gente joven para donar, por lo que el desabastecimiento de hemoderivados puede ser una realidad en pocos años. «Debemos ser conscientes de que la investigación en sangre artificial ha fracasado y que el altruismo debe reactivarse con campañas periódicas. Así las cosas, la solución de futuro pasa por el PBM».
Evaluar el grado de implantación y de resultados de los programas de PBM en España, reducir la tasa transfusional (TT) y facilitar el benchmarking entre los hospitales adheridos es el objetivo del proyecto Mapbm (Maturity Assessment of PBM). Bajo la dirección de Elvira Bisbe, anestesióloga del Hospital del Mar de Barcelona, analiza desde 2014 el grado de madurez organizativa de estos programas y los relaciona con los datos de TT (porcentaje de pacientes transfundidos en un proceso concreto), mortalidad, estancia, complicaciones y reingresos.
En 2017 participaron 32 centros, en su mayoría hospitales universitarios. Reflejo de su experiencia, Teknon es una referencia en la reducción de TT. Por ejemplo, en cirugía cardiaca de recambio valvular y en prótesis de cadera sus TT fueron del 12 y 9 por ciento, respectivamente, frente al 60 y 48 por ciento del promedio nacional.