Exclusión y desarrollo social en España: Informe FOESSA 2019
Fuente: Fundación FOESSA Fomento de Estudios Sociales y de Sociología Aplicada
PRESENTACIÓN DEL INFORME
Manolo Bretón. Presidente de la Fundación FOESSA
El VII Informe FOESSA fue publicado en el momento más difícil de la Gran Recesión, en el año 2014; sin embargo, no era un informe de coyuntura, sino un testimonio en directo de cómo se iba transformando la estructura social de este país como consecuencia de un modelo de sociedad que había roto el contrato social que se mantenía como la base de la estructura del bienestar. A la par que cuantificábamos los daños de la crisis, dábamos cuenta del tránsito de un modelo de integración precaria a un modelo de privatización del vivir social. La experiencia de recesiones anteriores nos mostraba que sin una alta inversión en recursos sociales los aumentos de la pobreza que suceden a los cambios de ciclo podrían convertirse en estructurales y, además, no tener vuelta atrás en el corto plazo. Y, desgraciadamente, eso es lo que ha sucedido de nuevo.
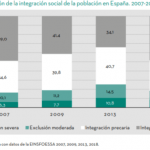
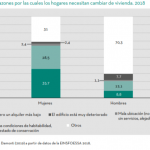
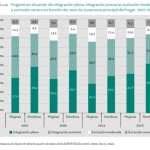
El VIII Informe FOESSA, de este año 2019, da cuenta de las secuelas de los últimos diez años en términos de cohesión social después de un período de recuperación económica. Pero no renuncia a la caracterización de cómo se ha producido la transición de nuestro modelo social y en definir sus principales rasgos. Es un informe de la postcrisis, pero simultáneamente podría ser un informe de la precrisis en la que nos encontramos. En el año 2014 hablábamos del creciente proceso de dualización social. Una de cada cuatro personas se encontraba en el espacio de la exclusión social. Hoy la recuperación económica y del empleo, aún en su versión precaria, ha conseguido reducir la materialidad de la exclusión, pero no la erosión del ámbito de los derechos. Hemos conseguido reducir el espacio de la exclusión, pero se mantiene por encima del existente en el año 2007.
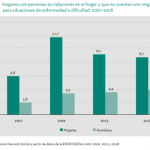
Sin embargo, hoy, la sociedad integrada comienza a partirse en dos grandes bloques. Por un lado, los que no se reconocían en el espacio de la exclusión pero que estuvieron en él, y que han sabido aprovechar las oportunidades que el crecimiento del empleo ha ofrecido. Miran hacia adelante sin reconocerse en la pobreza, pero la precariedad les hace perpetuarse en el filo de la navaja, sin colchón sobre el que recaerante nuevas vicisitudes. La próxima recesión les encontrará con una capacidad de resistencia disminuida, sin reservas y mirando hacia los que quedan delante de ellos preguntándose si les dejarán caer.
Por otro lado, se encuentran los que no sufrieron la crisis, y que han reforzado sus posiciones de bienestar e integración en un sistema cada vez más excluyente, protagonistas de un modelo de desarrollo económico donde lo ecológico se encuentra en un segundo plano. Son los que todavía creen en un Estado benefactor, pero donde el merecérselo como fórmula de accesibilidad al mismo se ha vuelto la clave que debe guiar cualquier acción solidaria. Su responsabilidad en la Sociedad Desvinculada es alta, en la medida que la clave del éxito, y para muchos de la supervivencia, se encuentra solamente en el propio esfuerzo, en la individualidad, sin tener en cuenta el origen, las oportunidades, los elementos estructurales y demás aspectos condicionantes que nos permiten estar incluidos en nuestra sociedad. Sin tener en cuenta, a veces sin conciencia, de que ellos mismos han sido beneficiados de una posición de partida más adelantada en la carrera de la vida, y por tanto de una serie de privilegios en relación a aspectos tan importantes como la educación, los apoyos familiares, los servicios a los que han tenido acceso, los lugares donde vivieron, incluso el capital social que les conectó y ayudó a progresar en los momentos decisivos.
Desde el inicio de la crisis de 2007 hasta hoy hemos observado e investigado a través de nuestros informes de coyuntura cómo ha ido evolucionando el eje integración–exclusión en nuestra sociedad. Hemos seguido sus elementos estructurales y llamado la atención sobre la fragmentación social sobre la base de un debilitamiento de los derechos sociales. Hemos testado la reconfiguración del empleo y los mecanismos familiares como soportes básicos de la inclusión.
Todo ello en un contexto donde no se han creado nuevas políticas públicas que hayan impactado en la reducción de la exclusión social de una forma importante y suficiente. Donde se ha dejado al albur del mercado de trabajo y la resistencia de las familias, principalmente, los mecanismos para la inclusión. La contienda política subyacente, donde diversos ciclos electorales se han desarrollado de forma convulsa y con escasa capacidad para el diálogo, ha desplazado la cuestión social a los márgenes del debate. Paralelamente, la polarización social, que ya detectábamos desde hace años en los aspectos materiales de la inclusión, se ha trasladado a los elementos identitarios y de carácter cultural, generando una nueva dificultad que no beneficia a las personas en mayor situación de exclusión. No huimos de este nuevo reto, al que dedicaremos partes sustanciales de nuestro trabajo.
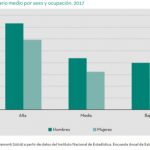
Recogemos además una demanda que, tanto desde el propio patronato de la Fundación, como desde el ámbito de la investigación social, se nos realizó en el anterior Informe. Ya se intuía en aquel momento la explosión social que estaba a punto de suceder en el ámbito de la igualdad entre hombres y mujeres. ¿En qué medida la desigualdad entre ambos se encuentra presente en el espacio de la exclusión social? Hemos introducido en este VIII Informe una especial mirada a esta cuestión.
La Fundación FOESSA acomete este VIII Informe siendo consciente de los desafíos que nos esperan en la cada vez más compleja radiografía de la inclusión en España. Habría sido imposible sin la colaboración del equipo humano que ha desarrollado la investigación. Quiero dar las gracias desde aquí a los más de ciento veinticinco investigadores e investigadoras de más de treinta universidades y trece organizaciones de acción e investigación que han participado en el desarrollo del proyecto.
Al ComitéTécnico de la Fundación que ha dirigido este esfuerzo que aquí presentamos. La financiación propia nos permite mantener una total independencia de cualquier instancia en la búsqueda del rigor científico y la solvencia en el análisis. El esfuerzo realizado desarrollando la cuarta oleada de la Encuesta Sobre Integración y Necesidades Sociales no hubiera sido posible de otra manera. Esta nos permite obtener un diagnóstico certero y amplio de la sociedad española y de sus Comunidades Autónomas.
Siempre que los Informes FOESSA han salido a la luz han provocado respuestas desde las diferentes instancias involucradas en la gestión de lo público, en la gestión de la iniciativa privada y desde las formaciones que desarrollan la tarea de la oposición política. No podría ser de otra manera cuando los informes caracterizan el desarrollo de un país, y más desde la mirada de las personas perdedoras.
Espero que su lectura «desapasionada» nos llene de esperanza e ilusión en el trabajo que tenemos por delante.
Manolo Bretón Presidente de la Fundación FOESSA
VIII INFORME FOESSA enlace
Transcribimos el apartado sobre Salud
4.3.1. El Sistema Nacional de Salud(13)
La política sanitaria constituye un pilar básico del Estado de bienestar español, que cuenta con un amplio apoyo ciudadano (como se desarrolla en la sección 4.3.2.) y al que se destina un gran volumen de recursos. El éxito del sistema sanitario español está reconocido tanto en términos de calidad como de coste-eficiencia, por sus niveles de cobertura poblacional, de intensidad de atención médica o por sus resultados agregados de salud (Schutte et. al. 2018; Tchouaket et al. 2012).
La crisis ha tenido un impacto negativo que, unido a las decisiones tomadas y a la persistencia de sus efectos, han agravado las tensiones en el Sistema Nacional de Salud (SNS), desvirtuando su funcionamiento e incluso su naturaleza.
Consolidación fiscal
España fue uno de los países europeos donde más se contrajo el gasto sanitario en el período 2009-2013. Las políticas de austeridad fiscal y de equilibrio de cuentas se trasladaron al ámbito sanitario rompiendo con la tendencia de aumento (13) Esta sección está basada en el Documento de trabajodel gasto sanitario de las tres décadas anteriores (tabla 4.5). A partir de 2015 el gasto se ha recuperado ligeramente, pero el proceso de consolidación fiscal sigue en marcha. Según las previsiones del Programa de Estabilidad 2016-2019 la partida presupuestaria correspondiente a la sanidad va a ser inferior a la del conjunto de la economía, por lo que el gasto sanitario público como porcentaje del PIB seguirá bajando en este período.
Las restricciones presupuestarias se han traducido en distintas iniciativas de mejora de la relación coste-efectividad del sistema sanitario y de racionalización del gasto. En sus recomendaciones la Comisión Europea ha insistido en la necesidad de aumentar la eficiencia y el coste-efectividad del sistema sanitario mediante la racionalización del gasto farmacéutico, en especial del control del gasto hospitalario, y la mejora de la coordinación entre los diferentes niveles de atención sanitaria. El Gobierno español ha desarrollado legislación y herramientas orientadas al control de gasto farmacéutico y limitación del gasto sanitario, cuyo seguimiento condiciona el acceso de las CC. AA. a ayudas financieras.
Las nuevas medidas en el ámbito farmacéutico incluyeron controles mensuales sobre el gasto autonómico, priorizaron el uso de medicamentos genéricos, eliminaron referencias en las listas financiadas por el SNS, reforzaron el análisis coste-efectividad de nuevos medicamentos, mejoraron los datos de consumo e introdujeron la dispensación de monodosis. También se desarrollaron acuerdos con las CC. AA. para la compra centralizada de medicamentos, vacunas y otros suministros médicos.
De cara a la coordinación de los Sistemas Regionales de Salud (SRS), las iniciativas comprendieron la definición de paquetes de beneficios básicos y complementarios incluidos en el catálogo de servicios comunes cubiertos, la Plataforma en línea de Innovación en Salud, el programa de prescripción electrónica de medicamentos, el registro electrónico clínico individual y la base de datos electrónica de la tarjeta sanitaria del SNS. En la política de recursos humanos, se introdujo el registro nacional de profesionales de la salud para facilitar su movilidad o se reforzaron los cursos en común buscando promover la cohesión y coordinación.
A pesar de que muchas de estas medidas pueden ser consideradas razonables y necesarias, las iniciativas de reducción de gasto han tenido naturaleza indiscriminada y han afectado a aspectos clave del sistema, como son las infraestructuras yla gestión de recursos humanos. El deterioro del funcionamiento del SNS se refleja en la reducción de la cobertura del sistema sanitario público o en el empeoramiento de la atención sanitaria.
Ruptura de la universalidad
Más allá del recorte del gasto, las reformas introducidas han puesto en cuestión la naturaleza universalista del SNS, dando importantes pasos hacia la reversión a una lógica del aseguramiento. La lógica universalista se fundamentaba en la Ley General de Sanidad del año 1986 que creó el SNS. La cobertura del sistema se expandió incorporando a colectivos de personas independientemente de su vinculación a la Seguridad Social (a través de su acceso asistencial, Real Decreto 1088/89), de su estatus legal (Ley de Extranjería 4/2000) o de su nivel de renta (rentas altas sin vinculación a la Seguridad Social, Ley General de Salud Pública 33/2011). Además, desde comienzos de los años 2000, el SNS estaba financiado a través de los Presupuestos Generales del Estado.
La lógica organizativa del SNS español se modificó en abril de 2012, cuando el Real Decreto-Ley 16/2012 estableció dos categorías de personas cubiertas por el SNS: personas aseguradas (trabajadores, jubilados, desempleados que reciben prestaciones o que buscan empleo) y beneficiarios (cónyuges y menores de 16 años). Esta nueva lógica se asienta en la relación con la participación laboral y en la contribución a la Seguridad Social, dejando significativos colectivos excluidos de una protección que se financiaba por impuestos. La nueva regulación también dictaba la retirada de tarjetas sanitarias de inmigrantes indocumentados de más de 18 años y remitía a los ciudadanos comunitarios residentes en España a la tarjeta sanitaria europea (Directiva 2011/24/UE).
Con posterioridad algunos de los colectivos que habían sido excluidos del sistema fueron reincorporados a través de mecanismos de comprobación de rentas (desempleados mayores de 26 años que no reciban prestaciones), o a través de sentencias del Tribunal Constitucional (STC 139/2016, españoles no contribuyentes a la Seguridad Social con más de 100.000€ de renta anual). En octubre de 2012 el Consejo Interterritorial del SNS abrió la posibilidad de establecer convenios especiales para acceder a la cartera básica de servicios sanitarios a los residentes no asegurados o no beneficiarios mediante el pago de una póliza anual. Esta medida, cuya implantación ha sido escasa, reforzaba la lógica del aseguramiento.
Más allá del recorte del gasto y la sostenibilidad del sistema, es posible aventurar que el gobierno buscase una vía para un cambio de modelo sanitario que permitiera su evolución hacia esquemas de aseguramiento privados complementarios de coberturas no asumidas por el sistema público (Legido-Quigley et al. 2013).
La principal justificación de esta reforma restrictiva fue la necesidad de garantizar la sostenibilidad financiera del sistema en un contexto de crisis, por lo que la reforma se centraba en evitar los abusos del sistema, derivados de una definición poco clara pero generosa de los criterios del sistema. Buena parte de los argumentos empleados se refirieron a la necesidad de frenar el turismo sanitario y el gasto derivado del mismo, basándose en una presentación sesgada de la estructura, finanzas y funcionamiento del SNS y en el desconocimiento general de la financiación del SNS. Sin una definición o cuantificación previa de los problemas, el abuso se representó a través de una serie de situaciones como la utilización del sistema sanitario por parte de extranjeros al que, en teoría, no deberían tener acceso, por turistas cuya atención no estaría siendo facturada a su país debido a problemas de intercambio de información o por extranjeros que se empadronarían en España para recibir una atención que no recibirían en sus países. También se aludió a la necesidad de ajustar las directriceseuropeas que exigen a las autoridades españolas garantizar la misma atención sanitaria a los ciudadanos residentes en España (no asumiendo costes sanitarios que no serían asumidos por sus países de origen).
Ante la opinión pública, la defensa de la reforma estuvo protagonizada por la situación de los inmigrantes (extracomunitarios) indocumentados y su relación con el sistema sanitario público. La universalización del SNS estaría funcionando como mecanismo de llamada y estaría asociada a la utilización indebida y abusiva por parte de población no residente o no trabajadora. De acuerdo con este marco, el acceso a la sanidad pública (SNS) debería ser para quien de verdad trabaja, vive y paga impuestos en España.
El efecto inmediato de esta medida, más allá de la retirada de más de 900.000 tarjetas sanitarias, fue la generación de una situación particularmente compleja. Las autoridades sanitarias regionales dieron respuestas diversas a la implantación del RDL 16/2012: mientras unos gobiernos autonómicos retiraban las tarjetas sanitarias a los inmigrantes indocumentados, otras introducían excepciones, y otras se negaron a llevar a cabo la medida o desarrollaron esquemas alternativos para seguir atendiendo a estas poblaciones (MDM 2014).
El SNS se había desarrollado durante tres décadas con una lógica universalista, por lo que la implementación del RDL 16/2012 se encontró con obstáculos normativos y prácticos. Los funcionarios de ventanilla (street-level bureaucrats) han aplicado las normas generales en un contexto amplio de discrecionalidad. La indefinición sobre las normas y las decisiones de las autoridades sanitarias parecen haber ampliado esta discrecionalidad, aumentando la diversidad interpretativa y la centralidad de estos funcionarios de ventanilla. Sus visiones, valoraciones, percepciones o prejuicios se han convertido en claves en el acceso a la sanidad. A pesar de que no hay datos sistemáticos, las organizaciones que defienden el acceso de la población inmigrante a la sanidad han ilustrado múltiples situaciones de denegación errónea de acceso a los SRS.
Los profesionales del ámbito sanitario, judicial o de defensa de los derechos humanos, tanto nacionales como internacionales, señalando además los riesgos que entrañaba para la salud pública, criticaron esta expulsión de los inmigrantes indocumentados del SNS. Otras organizaciones pusieron en marcha mecanismos para atender a la exclusión sanitaria y visibilizaron a través de informes el impacto que la reforma estaba teniendo en estas poblaciones (denegaciones irregulares de atención sanitaria, facturación improcedente, intentos de cobro no justificados, exigencia de compromisos de pago previos a la atención y el frecuente desconocimiento de la norma por parte de los funcionarios de ventanilla).
El propio Ministerio de Sanidad reconocía en 2015 efectos secundarios indeseados derivados de la expulsión de migrantes en situación administrativa irregular, proponiendo la cobertura parcial de las necesidades sanitarias de aquellos que llevasen residiendo en una zona más de seis meses.
En septiembre de 2017 todos los partidos de la oposición (salvo Ciudadanos) se unieron en una plataforma de organizaciones de la sociedad civil y asociaciones de profesionales sanitarios para firmar un compromiso por el restablecimiento de un sistema sanitario universal cuando fuera parlamentariamente posible. Con el cambio de gobierno de junio de 2018, el gobierno promovió un cambio legislativo para revertir algunos de los aspectos de la ley. La aprobación del Real Decreto Ley 7/2018 tuvo el objetivo de blindar la universalidad del sistema, un primer paso a través de la Ley en tramitación (diciembre de 2018) en el Parlamento. Las organizaciones sociales que se opusieron a la lógica de aseguramiento del SNS han reconocido el avance perohan solicitado mayor claridad y definición de los requisitos de acceso y de la garantía incondicional de acceso al SNS.
Incremento de los copagos y del aseguramiento sanitario privado
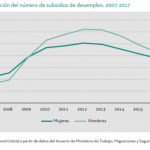
Entre las políticas puestas en marcha desde el comienzo de la crisis hay que señalar también aquellas dirigidas a aumentar la contribución de los pacientes a la financiación del gasto sanitario (pagos directos, co-pagos y/o pólizas de aseguramiento privado) que reducen la financiación del Estado y aumentan el papel del mercado. Se trata de una línea que sigue tendencias ya observadas en otros países desarrollados. En el caso español, los esfuerzos se han dirigido a reducir el coste farmacéutico introduciendo el copago de los pensionistas. Como consecuencia disminuyó la participación pública en el gasto, pero se ha alterado el seguimiento de tratamientos farmacológicos, como acreditan los resultados de evolución de la Encuesta sobre Necesidades Sociales de la Fundación FOESSA. Esta política, que no fue completamente desarrollada debido a la compleja gobernanza multinivel del SNS, preveía la introducción del copago de ciertos medicamentos en el tratamiento hospitalario.
La creciente mercantilización del SNS español se puede observar en el incremento del aseguramiento privado, con mayor frecuencia entre los grupos más acomodados. Creció más en aquellas CC. AA. donde los recortes sanitarios fueron más pronunciados y la percepción del deterioro sanitario fue mayor (tiempos de espera), lo que ha contribuido a aumentar el riesgo de dualización sanitaria entre un sistema de pago de calidad y un sistema público de mínimos para la población más vulnerable. La financiación sanitaria privada tiene efectos regresivos y puede generar importantes desigualdades, ya que los costes recaen sobre los pobres y los ancianos.
Deterioro de la calidad e incremento de las desigualdades en salud
Las restricciones presupuestarias y las reformas emprendidas han tenido como consecuencia deterioros en la calidad de la atención e incrementos de las desigualdades en salud.
Las respuestas de las CC. AA. han sido diferentes debido tanto a la diferente composición sociodemográfica de la demanda de servicios como a las decisiones de asignación de los recursos. A pesar de lo cual, la reducción de efectivos profesionales sanitarios, el deterioro de sus condiciones laborales, incluido recortes salariales y un alto grado de precariedad laboral, han impactado en la atención sanitaria. Los recortes también afectaron a los recursos materiales disponibles y son los responsables del aumento de las listas de espera en ciertos procedimientos quirúrgicos (Petmesidou et al. 2014; Urbanos y Puig-Junoy 2014). Todo se ello ha incrementado la desmotivación de los profesionales, el deterioro de la percepción pública sobre el funcionamiento del SNS y su visibilidad en ámbitos como el judicial, los medios de comunicación y los ámbitos público y político.
Por otra parte, varios trabajos (Aznar-Lou et al. 2018; Bartoll et al. 2013; Díaz Martínez 2016; Vásquez et al. 2016) han mostrado cómo una serie de colectivos (desde desempleados de larga duración hasta los afectados por desahucios) han sido fuertemente impactados por estas reformas y restricciones presupuestarias. Los indicadores de salud asociados a estilos de vida (como morbilidad asociada al asma o accidentes laborales) o con ámbitos poco atendidos por el sistema sanitario público han hecho visible su deterioro, junto con la mayor prevalencia de enfermedades crónicas o de factores de riesgo (mortalidad en invierno de personas de edad avanzada, pacientes por prestación inadecuada).
A pesar de ello, se carece de un sistema homogéneo de generación de información y de estudiosque nos hablen de las diferencias en el estado de salud de la población en los distintos territorios y permitan evaluar el papel el impacto que el aumento de desigualdad social y las diferentes políticas sanitarias aplicadas. Es importante saber si el impacto de la crisis y de las decisiones políticas sobre el SNS han modificado su naturaleza de forma irrecuperable. El cambio que en 2012 acometió el Gobierno sobre la filosofía universalista sobre la que se articula el SNS y la reintroducción de la lógica asistencial ha podido tener profundas implicaciones, incluso en la legitimidad social del SNS, que no han sido suficientemente discutidas. La aparición de actores privados en la provisión sanitaria ha traído consigo otros problemas, entre ellos el peligro de dualización del sistema.
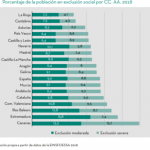
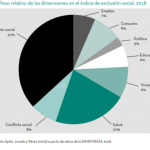
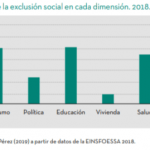
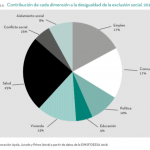
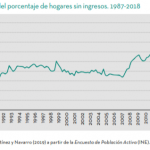
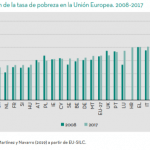
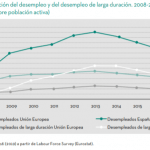
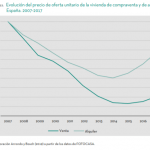
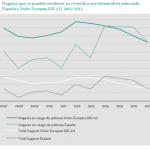
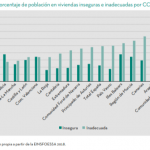
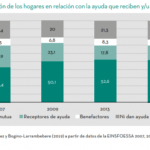
Algunos gráficos